Protocolo Nutricional: Cirurgia da Obesidade
Nutricionista Lísia Rejane Guimarães CRN-4903
A obesidade é um dos problemas de saúde pública mais preocupante da atualidade: de graves consequências, tem atingido cada vez mais pessoas (Björntorp, 2003). Ela é classificada com base no Índice de Massa Corporal (IMC) e no risco de mortalidade associada (OMS, 98). Considera-se obesidade quando o IMC encontra-se acima de 30kg/m². Quanto à gravidade, a OMS define obesidade grau I quando o IMC situa-se entre 30 e 34,9 kg/m², obesidade grau II quando IMC está entre 35 e 39,9kg/m², e obesidade grau III quando o IMC ultrapassa 40kg/m². A Sociedade Americana de Cirurgia Bariátrica (ASBS) considera que indivíduos com IMC entre 50 e 59,9 kg/m² são classificados com superobesidade, e acima de 60kg/m², super-superobesidade.
Outros critérios também podem ser utilizados para o diagnóstico da obesidade: excesso de 50 kg sobre o peso ideal, indivíduos com 100% acima do peso ideal, homens com cerca de 120 a 130 kg a mais, mulheres com cerca de 100, 110 kg ou mais, tomografia computadorizada, ressonância magnética, somatório das metragens de dobras cutâneas, impedância bioelétrica de múltipla frequência, relação cintura-quadril, entre outros. A classificação do grau de obesidade mais aceita pela Sociedade Brasileira de Cirurgia Bariátrica (SBCB), pela Federação Internacional de Cirurgia da Obesidade (IFSO) e pela Sociedade Americana de Cirurgia Bariátrica (ASBS) é a baseada no IMC.
Como a obesidade é uma doença crônica de etiologia multifatorial, seu tratamento envolve várias abordagens, tais como: nutricional, psicoterapia, uso de medicamentos antiobesidade e prática de exercícios físicos (Segal e Fandiño, 2002). Vários pacientes, no entanto, não respondem a estas manobras terapêuticas, e necessitam de uma intervenção mais eficaz. Nestes casos em que a obesidade é de difícil manejo, a cirurgia bariátrica se apresenta como uma técnica de grande assertividade.
A indicação do tratamento cirúrgico da obesidade baseia-se em análise criteriosa e abrangente de múltiplos aspectos clínicos do paciente. A indicação cirúrgica é reforçada por fatores como:
- Presença de morbidade resultante da obesidade (ou agravada por ela), como apneia do sono, dificuldade de locomoção, diabetes, hipertensão arterial e hiperlipemias;
- Persistência (mais de dois anos) de excesso de peso (no mínimo 45 kg), ou índice de massa corpórea (IMC) ≥ 40kg/m². Na presença de morbidezes como hipertensão arterial, dislipidemia, diabetes tipo 2, apnéia do sono, entre outras, estes limites podem ser reduzidos para IMC ≥ 35kg/m²;
- Fracasso de métodos de emagrecimento conservadores, bem conduzidos;
- Ausência de causas endócrinas de obesidade, como hipopituitarismo ou síndrome de Cushing;
- Avaliação psíquica favorável sobre a possibilidade de o paciente suportar as transformações radicais de comportamento impostas pela operação.
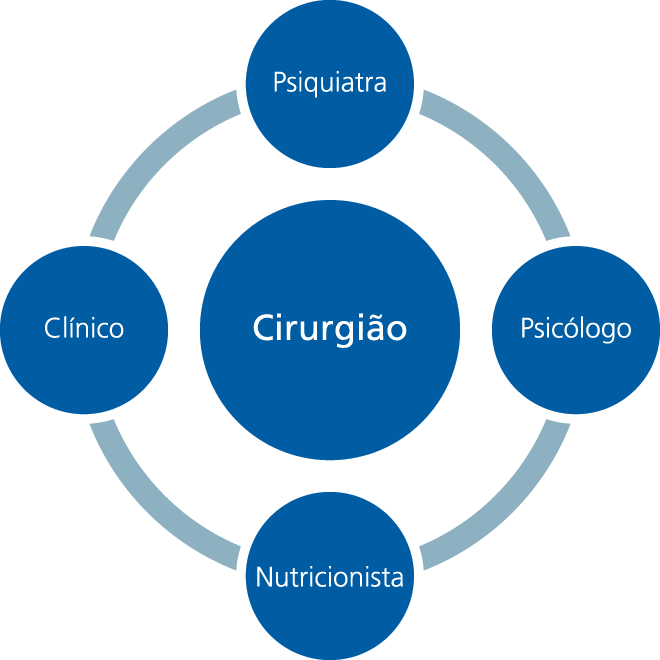
É indispensável que o paciente seja informado sobre os eventuais riscos e desconfortos decorrentes do tratamento cirúrgico, bem como sobre a necessidade de controle e acompanhamento nutricional e laboratorial pós-operatório (em especial nos primeiros meses), além da supervisão dos demais membros da equipe (cirurgião, clínico, psiquiatra e psicóloga).
Desaconselha-se a cirurgia em condições que apresentem altos riscos ao paciente. Essas condições são avaliadas pelos membros da equipe, de acordo com diretrizes atuais. São elas:
- Pneumopatias graves, como enfisema avançado ou embolias pulmonares repetidas;
- Insuficiência renal;
- Lesão acentuada do miocárdio;
- Cirrose hepática;
- Distúrbios psiquiátricos ou dependência de álcool ou drogas.
A obesidade mórbida é uma doença grave. Ela requer cirurgia, pois interfere em vários aspectos da vida do paciente: compromete o bem-estar, reduz a expectativa de vida e praticamente impossibilita a chance de êxito dos tratamentos conservadores (perda de peso insuficiente e recidivas), baseados em dietas, medicamentos, psicoterapia e exercícios físicos.
As cirurgias mais utilizadas, atualmente, são as operações do tipo bypassgástrico, as quais reduzem a capacidade do estômago de receber alimento a volumes de 20 ml e fazem com que os nutrientes cheguem ao jejuno proximal sem o preparo fisiológico normal. A ingestão fica limitada mecânica e funcionalmente por sintomas do tipo dumping. Na técnica de Capella (Capellaet al, 1991), a restrição mecânica é aumentada pela colocação de um anel que torna o esvaziamento da pequena câmara mais lento e aumenta a sensação de saciedade precoce. Na técnica videolaparoscópica (Wittgroveet al, 1996), isso é feito pelo pequeno diâmetro do orifício de anastomose entre o colo do estômago e o jejuno. Essas operações resultam, em média, em perdas ponderais permanentes, atingidas após um ano, na ordem de 40% do peso inicial (Garrido, 2000). Com o emagrecimento, obtém-se grande melhora da morbidade associada em cerca de 90% dos pacientes operados. Em especial, os distúrbios respiratórios, a hipertensão arterial sistêmica e o diabetes tipo II respondem muito bem à perda ponderal intensa e permanente – na maioria dos casos, são dispensados cuidados específicos ou medicação.
A cirurgia da obesidade pode, eventualmente, acarretar complicações; mas, na maioria dos casos, são complicações de pequena gravidade (incisionais, pulmonares, urinárias). Em raros casos, a embolia pulmonar (1%) e as fístulas digestivas (2,6%), complicações de alta gravidade, exigem cuidados intensivos. Por todos esses motivos, a cirurgia da obesidade representa para os pacientes obesos mórbidos o recurso derradeiro - a “última esperança” – para a recuperação física, psicológica e social.
Avaliação Nutricional no Pré e Pós-Operatório
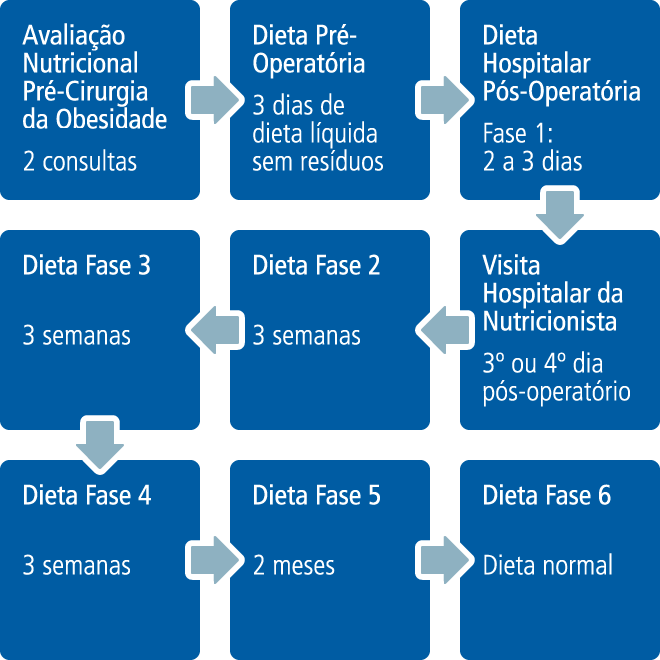
A avaliação nutricional no pré-operatório da cirurgia da obesidade tem como objetivo ver o estado nutricional do paciente, identificar e corrigir condições nutricionais que possam interferir no pós-operatório, além de orientar e estimular a introdução de novos hábitos alimentares que envolvem a qualidade e quantidade de alimentos ingeridos. Propõe-se, em suma, a modificação do comportamento alimentar e do estilo de vida (Fluxograma).
Após a cirurgia, os pacientes recebem, via de regra, liberação da dieta líquida clara entre dois e três dias pós-operatório, e alta no 5º dia com dieta líquida. Retornam para seguimento ambulatorial depois da 3ª semana, 6ª semana, 9 ª semana; após, mensalmente até o 6º mês, e a cada três meses até completar dois anos. Após dois anos, os pacientes são orientados a manter o acompanhamento nutricional a cada seis meses para que se possa avaliar e corrigir possíveis erros alimentares (Fluxograma Nutricional).
Todas as fases da dieta são acompanhadas e orientadas pela nutricionista. A cada troca de fase, o paciente deve comparecer à consulta para avaliação nutricional.
Objetivos e Características da Dieta no Pré e Pós-Operatório
O objetivo da dieta no pré-operatório é preparar o trato-gastrointestinal para o procedimento bariátrico. Após o procedimento, a dieta visa a preservar a nova estrutura, além de prevenir carências nutricionais graves, já que a chegada dos nutrientes ao jejuno proximal ocorre, agora, sem o preparo fisiológico, e a ingestão alimentar fica limitada mecânica e funcionalmente. Assim, os alimentos devem chegar ao novo estômago em pequenas quantidades (30 ml iniciais de hora em hora, aumentando gradativamente), de forma lenta, em consistência líquida e sem resíduos.
A 1ª fase pós-cirurgia é realizada no hospital. A introdução de líquidos claros ocorre a partir do 3º ou 4º dia PO. A liberação da dieta fase 1 será feita pelo médico cirurgião ou clínico a partir do estado do paciente e da presença de ruídos hidroaéreos.
A dieta fase 2 inicia quando o paciente chega em casa. A nutricionista prescreve-a na última consulta pré-cirurgia, e reforça as orientações nas visitas do paciente ao hospital. A dieta líquida completa é hipocalórica, hipolipídica, fracionada em seis vezes ao dia, com hidratação nos intervalos, e volume de 100ml por refeição. O VET é de cerca de 650 kcal/dia, com uso de suplemento alimentar.
Na fase 3, a dieta é hipocalórica, hipolipídica, liquidificada com volume de 150 ml e valor calórico aproximado de 1100 kcal/dia, mantendo fracionamento, uso de suplemento alimentar e hidratação nos intervalos das refeições.
A fase 4 corresponde a uma dieta pastosa, hipocalórica e hipolipídica com volume de 200g por refeição, VET aproximado de 1200kcal/dia e hidratação nos intervalos.
Na fase 5, a dieta prescrita é branda, com volume de 200g a 250g e VET de 1400 kcal/dia.
Na fase 6, é orientada uma dieta normal, em que o objetivo é promover a reeducação alimentar do paciente. Hábitos alimentares mais saudáveis e um novo estilo de vida, que inclui a prática regular de atividade física, manterão o peso em nível adequado e saudável.
Em todas as fases, o aumento de volume e a introdução de novos alimentos na dieta dependerão da evolução do paciente. Após a fase 6, é importante que o acompanhamento nutricional seja realizado por pelo menos dois anos após a cirurgia.
Revisão Bibliográfica
- Björntorp P. Definition and classification of obesity. In: Fairbuirn& Brownell (eds). Eating disorders and obesity. 2.ed, New York, p. 377-81, 2003.
- Segal A, Fandiño J. Indicações e Contra-indicações para Realização das Operações Bariátricas. Rev Bras Psiq 2002; 24 (Supl III): 68-72.
- Gastrointestinal Surgery for Morbid Obesity. National Institutes of Health Consensus Development Conference Statement Am J ClinNutr 55 (4): 615-619, 1992.
- Capella RF, Capella J, Mandac H, Nath P. Verticalbanded gastroplasty - gastric bypass. ObesSurg1991; 1:219.
- Wittgrove AC, Clark W, Schubert KR. Laparoscopic gastricbypass, Roux-en-Y: technique and results in 75 patients with 3-30 month follow-up. ObesSurg1996;6:500-4.
- Arthur B. Garrido Junior. Cirurgia em Obesos Mórbidos: Experiência Pessoal. ArqBrasEndocrinolMetab2000;44/1: 106-113.
- Cuidados pré e pós-operatórios na cirurgia da obesidade/ [Editor] Renato Souza da Silva; [Co-editor] Nilton TokioKawahara. – Porto Alegre: AGE, 2005.
- Silva, Renato Souza da.Videocirurgia/organizadores, Renato Souza da
Silva, Luiz Alberto De Carli; autores Adriana Sales Finizola... [et al.].
– Porto Alegre: Artmed, 2007.
Dicas de Dieta
- Faça todas as refeições prescritas pela Nutricionista. O fracionamento das refeições evita carências nutricionais e garante um emagrecimento adequado.
- Escolha alimentos frescos e da estação, desta forma você garantirá uma refeição segura e variada.
- Higienize bem as frutas e vegetais antes de utiliza-las.
- A evolução da dieta deverá ser feita pelo nutricionista a cada mudança de fase, desta forma, mantenha o acompanhamento nutricional.
- O copo medidor é um utensílio muito importante nesta fase, tenha-o sempre por perto;
- Lembre-se, a hidratação nos intervalos das refeições é muito importante, desta forma ingira água, ou suco de limão sem açúcar ou chá 30 minutos antes ou após as refeições.
- Sua capacidade gástrica atual é menor, desta forma respeito o volume prescrito.
Sugestão de Cardápio
Desjejum
Batida de banana: Leite desnatado 80ml + 1 colher de sobremesa de banana + 1 colher desopa de suplemento nutricional
Lanche da Manhã
Suco de mamão: 50ml de água + 50g de mamão
Almoço
Sopa de moranga Cabotiá: Moranga + alho e cebola picados + 1 colher de sopa frango desfiado + água + sal agosto + 1 colher sobremesa de óleo de canola (cozinhar e liquidificar todos os ingredientes). Servir a porção prescrita pela nutricionista.
Lanche da Tarde
Leite morno: Leite desnatado 100ml morno + 1 colher de sopa de suplemento nutricional
Jantar
Sopa de espinafre: Espinafre só a folha + cebola + tempero verde + batata + 1 colher de sopa de fígado de boi + sal a gosto+ água + 1 colher sobremesa de azeite de oliva (cozinhar e liquidificar todos os ingredientes). Servir a porção prescrita pela nutricionista.
Ceia
Iogurte líquido sem açúcar